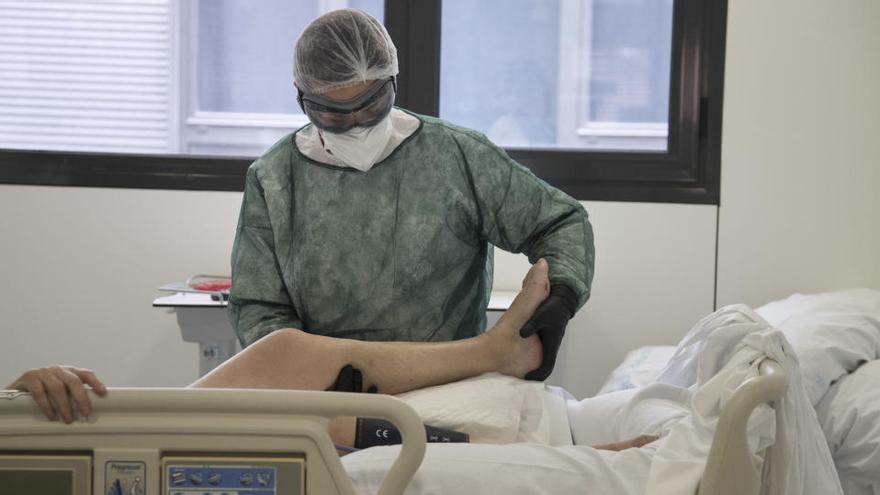
«Són moltes hores, és fer tractaments llargs. Estem molt a prop del pacient molta estona i t'explica moltes coses. No l'acompanyes només amb la recuperació física. Li has de donar suport, animar-lo, encoratjar-lo, i tu potser estàs a punt de plorar, perquè hi ha moments que estàs aguantant el tipus perquè no et pots ensorrar, i alguna vegada, si t'ha de caure alguna llagrimeta amb ell, et cau». Ho explica la fisioterapeuta especialista en patologia respiratòria Maria Josep López, una dels 24 professionals del servei de Rehabilitació i Medicina Física de la Fundació Althaia de Manresa.
En la recuperació dels malalts de la Covid-19, els fisioterapeutes hi han jugat un paper bàsic. Els han ajudat a tornar a respirar, a caminar. Els han agafat de la mà i els han acompanyat des de l' UCI fins a casa, passant per semicrítics, planta i, si ha calgut, perquè no han pogut tornar a casa, a un centre sociosanitari, en aquest cas, al Centre Hospitalari. Com àngels de la guarda.
Són dels professionals que tenen un contacte més proper amb el malalt. Irene Alonso, coordinadora de l'àrea de fisioteràpia, teràpia ocupacional i logopèdia del servei, i fisioterapeuta i especialista, com López, en patologia respiratòria, diu que fer-ho amb l'equipament per evitar contagis no és gens fàcil. «Les ulleres que t'oprimeixen la cara, la zona de la mascareta al nas... Els espais que tenim condicionats per a crítics estan mitjanament bé perquè són espaiosos, però Althaia va haver de condicionar-ne en un bloc quirúrgic i una reanimació. Teníem una sala amb molta quantitat de pacients a un metre i mig els uns dels altres. La infermera estava a peu de llit 12 hores seguides i entraves allà amb molta més gent. Els metges, les interconsultes a diferents especialitats, i allà sí que va ser molt feixuc». López fa ressaltar que «la nostra feina és molt física. Molts companys surten d'una unitat i s'han de canviar l'uniforme» perquè queden amarats.
Incertesa i estrès
Això, però, no ha estat el més complex a l'hora de fer front a una malaltia que, com resse-nya la doctora Neus Ticó, cap del servei de Rehabilitació i Medicina Física d'Althaia, s'ha caracteritzat per la «incertesa en l'evolució del pacient. Que vagi bé i després empitjori i no saps per què. Cada dia era diferent i això ens suposava una mica d'estrès». Alonso remarca que «no estem acostumats a veure més d'una mort al dia i aquí n'hi havia moltes. Això et supera». També apunta com un moment especialment complicat el fet que una companya fisioterapeuta donés positiva en la PCR «quan gairebé no es parlava del coronavirus. Tots els que hi vam estar en contacte directe vam haver d'anar una setmana a casa confinats, fins que vam donar negatiu i ens vam reincorporar, però, és clar, la primera setmana, que és forta, dius: a veure, com ens ho muntem, això? Perquè el que és clar és que amb l'especialitat de respiratori hi ha pocs físios i aquests tant sí com no han d'estar a primera línia. També ens va anar molt bé al començament anar en parelles pel fet que un controlava l'altre». La seva companya posa en relleu que «al principi hi havia una mica d'angoixa. Ho he posat bé? No em deixo res? Tens por». Alonso afegeix que «nosaltres mobilitzem i ens movem molt i és fàcil que la bata baixi, pugi, que el pacient et toqui la cara just on no hi ha protecció». «Estossega, treu secrecions», diu López.
Per a totes tres el que ha estat vital en tot plegat és el treball en equip. Ticó posa l'accent en el fet que «fisioterapeutes, terapeutes ocupacionals, logopedes, fins i tot els auxiliars [que formen part del servei que dirigeix, a més a més dels metges] han hagut d'incrementar l'atenció en àrees d'hospitalització», fora de la seva zona de confort. Celebra que de mica en mica s'ha anat normalitzant la situació. Tot i això, malgrat que està convençuda que en cas d'un rebrot l'experiència viscuda seria un grau, posa un interrogant en les seqüeles de la malaltia en els qui l'han patit. «És d'hora per treure conclusions perquè tot just els primers que van entrar a l'UCI estan sortint després de nou setmanes. Avui [el 15 de maig] s'ha donat l'alta a un pacient que s'havia tractat des de l'UCI a semicrítics i a planta i a domicili. Aquest pacient el tractarem d'aquí a un mes per veure com va. Ara és capaç de sortir fora de casa i caminar, però no sabem si podrà fer l'activitat que feia abans».
Desconnectats
Abans de tornar a casa, aquest pacient es pot dir que ha tornat a néixer. López explica que «és un malalt que ingressa amb una davallada respiratòria, que ha hagut d'anar a l'UCI per rebre aquest suport. Al principi hem hagut d'anar dia a dia perquè no coneixíem la malaltia, hi havia poca informació i ens ho hem anat trobant. Hem trobat molts malats amb molta secreció respiratòria que ens ha costat molt drenar, moure, i això és un dels papers que tenim allà. Ajudar el pacient a netejar les vies respiratòries. Mentre això millora, també l'ajudem a mantenir la funcionalitat, el to muscular. Pensa que han estat relaxats i sedats, amb la qual cosa han estat desconnectats i físicament han tingut pèrdues». Parlem de 45 dies amb sedació. «Té unes seqüeles molt importants. I, igual que s'atrofia la musculatura perifèrica de braços i cames, la respiratòria també i és el que ens toca ajudar-los a recuperar. Això també els ajudarà quan els vols desconnectar del suport ventilatori. Menys recaigudes, més extubacions reeixides i treus el malalt abans de l'UCI, que també ha estat una situació que corria pressa perquè hi havia cua de pacients per entrar».
El weaning, o destete, és com es coneix la desconnexió d'un pacient de la ventilació mecànica. Pot ser que encara continuï a l'UCI perquè el seu estat segueix sent greu o que ja passi a semícritics o a planta, on «ens ha sortit algun malalt encara amb traqueotomia. Per això és molt important que els seguim perquè hi ha un maneig ventilatori. Nosaltres som l'enllaç amb el maneig d'aquestes complicacions», fa notar López. A banda, «és un pacient que ja és capaç de seure amb ajuda i també ajudem en aquest procés. Menjar, beure, parlar. Aquí hi ha un treball molt important de les companyes logopedes, que són les que van orientant i avançant en aquestes fases perquè si no es fa quan és segur i està indicat ens pot aportar un problema respiratori». Alonso remarca que «a la unitat de semis han passat d'una ventilació invasiva a una de no invasiva i aquí el fisioterapeuta té molta feina amb l'utillatge. Ajudem amb tot l'instrumental».
I, finalment, cap a casa. Les dues físios destaquen que «és molt diferent el dia a dia en un hospital que a casa del pacient. Hi ha tots els hàndicaps. Hi ha escales i hi ha recondicionar el pacient, adreçar-lo més a la vida diària».